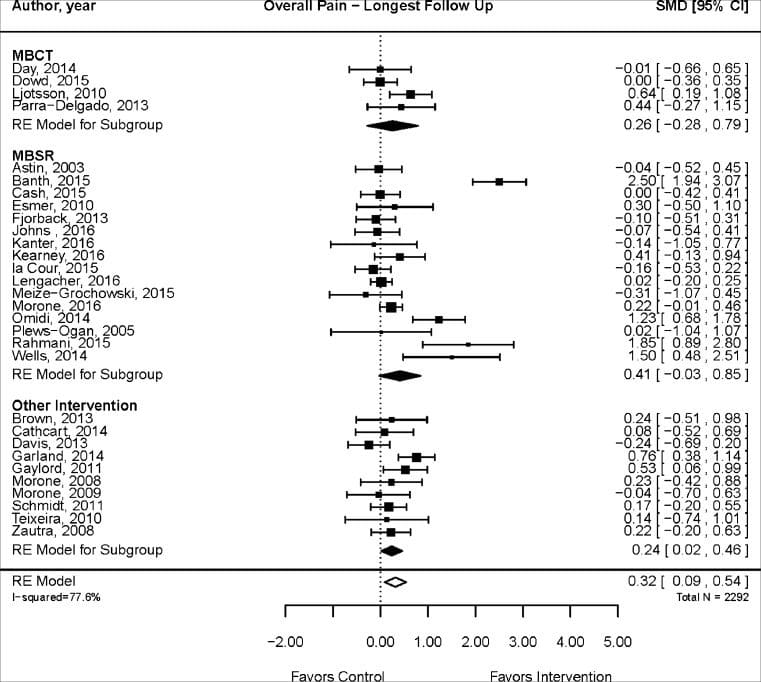
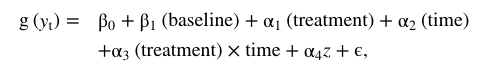德克萨斯州埃尔帕索的车祸伤害的认知行为疗法
遭遇车祸是一种不良情况,可能会导致各种身体创伤或伤害,并导致许多加重病情的发展。车祸伤害,如颈部扭伤,可能会出现疼痛症状,包括慢性颈部疼痛,但最近的研究发现,车祸造成的情绪困扰可能会转化为身体症状。压力、焦虑、抑郁和创伤后应激障碍(PTSD)是车祸可能导致的常见心理问题。
研究人员还确定,认知行为疗法可能是治疗因车祸受伤而产生的情绪困扰和心理问题的有效方法。此外,如果长时间不治疗,车祸伤害还可能导致压力、焦虑、抑郁,甚至创伤后应激障碍 (PTSD)。以下文章的目的是展示认知行为疗法以及脊椎按摩疗法和物理疗法等替代治疗方案的效果。用于车祸伤害,例如颈部扭伤。
颈部锻炼、身体和认知行为分级活动治疗患有慢性颈部疼痛的成人颈椎扭伤患者:随机对照试验的设计
抽象
背景
许多患者在颈部扭伤后遭受慢性颈部疼痛。认知、行为疗法与物理治疗干预相结合已被证明可有效治疗慢性颈椎扭伤相关疾病患者。目的是提出一项随机对照试验 (RCT) 的设计,旨在评估综合个人身体和认知行为分级活动计划对自我报告的一般身体功能以及颈部功能、疼痛、残疾和与基线以及基线后 4 个月和 12 个月测量的匹配对照组相比,颈部扭伤后患有慢性颈部疼痛的患者的生活质量。
方法/设计
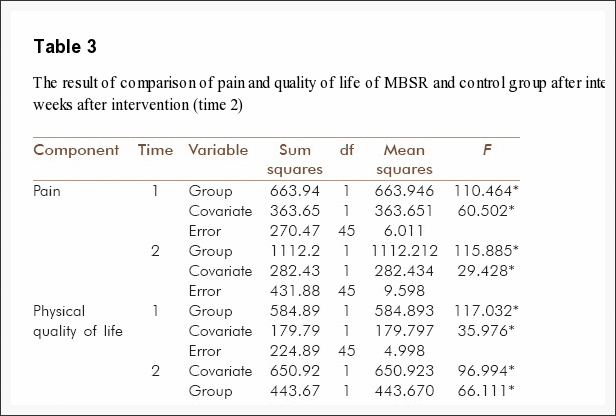
该设计是一项具有平行组设计的两中心随机对照试验研究。其中包括患有慢性颈部疼痛超过 6 个月的颈部扭伤患者,这些患者是从丹麦的理疗诊所和门诊部招募的。患者将被随机分为疼痛管理(对照组)组或疼痛管理和训练(干预)组合组。对照组将接受四次疼痛管理教育课程,而干预组将接受相同的疼痛管理教育课程以及为期 8 个月的 4 次个人训练课程,包括特定颈部练习的指导和有氧训练计划。患者和物理治疗师了解分配和治疗,而结果评估者和数据分析师则处于盲目状态。主要结果指标为医疗结果研究简表 36 (SF36)、物理成分摘要 (PCS)。次要结果将是总体感知效果(-5 至 +5)、颈部残疾指数(0-50)、患者特定功能量表(0-10)、疼痛困扰数字评级量表(0-10)、SF-36 心理成分摘要 (MCS)、运动恐惧症 TAMPA 量表 (17-68)、事件影响量表 (0-45)、EuroQol (0-1)、颅颈屈曲测试 (22 mmHg – 30 mmHg)、关节位置误差测试和颈椎运动范围。 SF36 量表使用基于常模的方法进行评分,PCS 和 MCS 的平均得分为 50,标准差为 10。
讨论
除了优点和缺点之外,还讨论了本研究的观点。
试用注册
该研究注册于 www.ClinicalTrials.gov 识别码 NCT01431261.
背景
丹麦国家卫生委员会估计,丹麦每年有 5-6,000 名受试者遭遇交通事故,引发颈部扭伤引起的疼痛。其中约 43% 的人在事故发生后 6 个月内仍会出现身体损伤和症状 [1]。对于包括瑞典保险公司在内的瑞典社会来说,经济负担约为320亿欧元[2],这一负担很可能与丹麦相当。大多数研究表明,颈部扭伤相关疾病 (WAD) 患者在受伤一年后报告出现慢性颈部症状 [3]。慢性颈部疼痛的颈部扭伤患者的主要问题是颈部功能障碍和感觉处理异常、颈部活动性和稳定性降低、颈头动觉受损,以及局部和可能的全身疼痛[4,5]。颈椎功能障碍的特点是颈部深层稳定肌肉的功能下降。
除了慢性颈部疼痛外,WAD 患者还可能因长期疼痛而缺乏身体活动 [6,7]。这会影响身体机能和整体健康,并可能导致生活质量下降。此外,WAD 患者可能会出现慢性疼痛,随后神经系统变得敏感 [8,9],不同感觉输入(压力、冷、热、振动和电脉冲)的阈值降低 [10]。这可能是由中枢疼痛抑制受损引起的[11]——皮质重组[12]。除了中枢敏感性外,与一般慢性颈部疼痛患者相比,WAD 患者的应对策略和认知功能可能较差[13-15]。
研究表明,体能训练,包括针对颈椎深层姿势肌肉的特定练习,可有效减轻慢性颈痛患者的颈部疼痛[16-18],尽管对不进行体力训练的训练的反应存在差异。每一位患者都表现出重大变化。身体行为分级活动是一种治疗方法,重点是提高总体身体素质、减少对运动的恐惧和增强心理功能[19,20]。没有足够的证据证明身体和认知行为分级活动治疗的长期效果,特别是对于慢性颈部疼痛患者。教育课程的重点是了解复杂的慢性疼痛机制并制定适当的疼痛应对和/或认知行为策略,已显示出一般疼痛的减轻[6,21-26]。一项综述表明,认知、行为疗法与物理疗法(包括颈部锻炼)相结合的干预措施对于治疗患有慢性颈部疼痛的 WAD 患者是有效的 [27],荷兰 WAD 临床指南也建议 [28]。然而,有关指南的结论主要基于对急性或亚急性 WAD 患者进行的研究[29]。 2000-2010 年骨与关节十年工作组针对患有慢性疼痛的 WAD 患者得出了更严格的结论,指出“由于相互矛盾的证据和很少的高质量研究,无法就最有效的非治疗方法得出明确的结论”。 -对慢性 WAD 患者进行侵入性干预”[29,30]。之前的一项随机对照试验中已经使用了针对慢性疼痛WAD患者的联合治疗概念[31]。结果表明,对于事故后 3 个月的 WAD 患者来说,结合非特异性有氧运动和包含标准化疼痛教育、安抚和鼓励恢复轻度活动的建议,比单独使用建议产生了更好的结果。与仅接受建议的患者相比,接受锻炼和建议的患者在疼痛强度、疼痛困扰和日常活动功能方面表现出改善。然而,这些改进很小,而且只在短期内显现出来。
该项目的制定是基于这样的期望:慢性颈痛 WAD 患者的康复必须针对颈椎功能障碍、身体功能训练以及对慢性疼痛的理解和管理的综合治疗方法。每一项干预措施均基于先前已显示有效性的研究[6,18,20,32]。这项研究首次纳入了联合治疗方法对颈椎扭伤后慢性颈部疼痛患者的长期影响。如图 1,1 所示,本研究的概念模型基于以下假设:疼痛管理的训练(包括单独指导的特定颈部练习和分级有氧训练)和教育(基于认知行为方法)是与仅进行疼痛管理教育相比,它更能提高患者的身体生活质量。提高身体生活质量包括提高一般身体功能和身体活动水平、减少对运动的恐惧、减少创伤后应激症状、减轻颈部疼痛和增强颈部功能。预计治疗后立即(即 4 个月;短期效果)以及一年后(长期效果)即可看到效果。
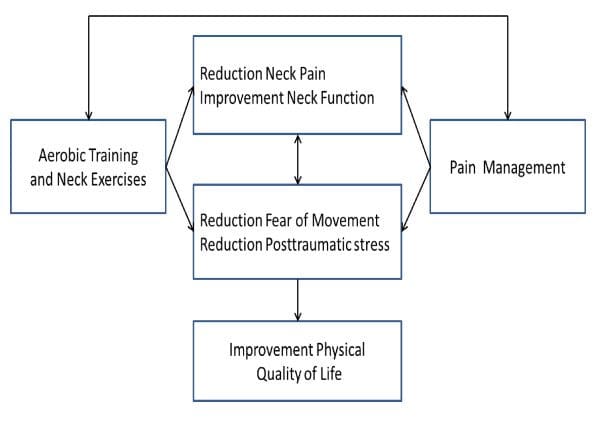
图1: 对颈椎扭伤事故后慢性颈痛患者的干预效果假设。
本研究采用随机对照试验 (RCT) 设计,旨在评估以下措施的有效性:分级体育训练,包括特定的颈部练习和一般有氧训练,结合疼痛管理教育(基于认知行为方法)与对慢性颈部疼痛患者进行疼痛管理教育(基于认知行为方法),测量身体生活质量、身体功能、颈部疼痛和颈部功能、对运动的恐惧、创伤后症状和心理生活质量颈部扭伤后。
方法/设计
试验设计
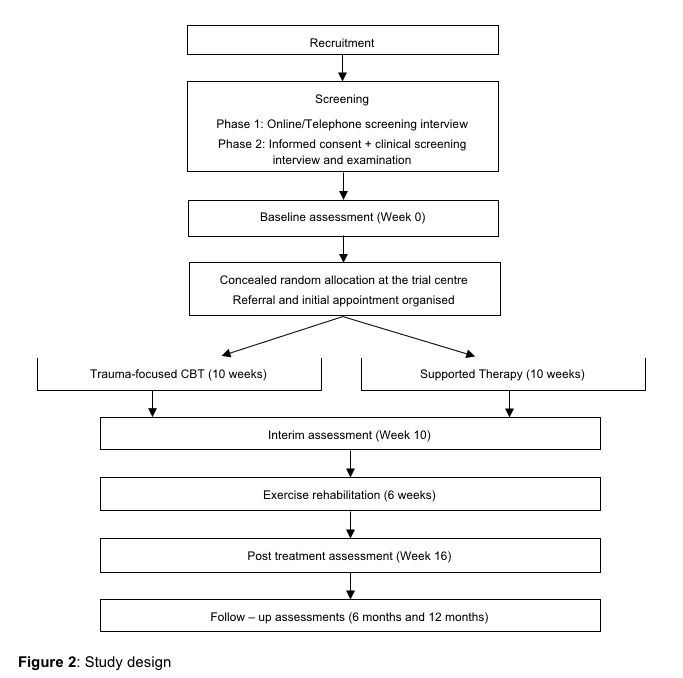
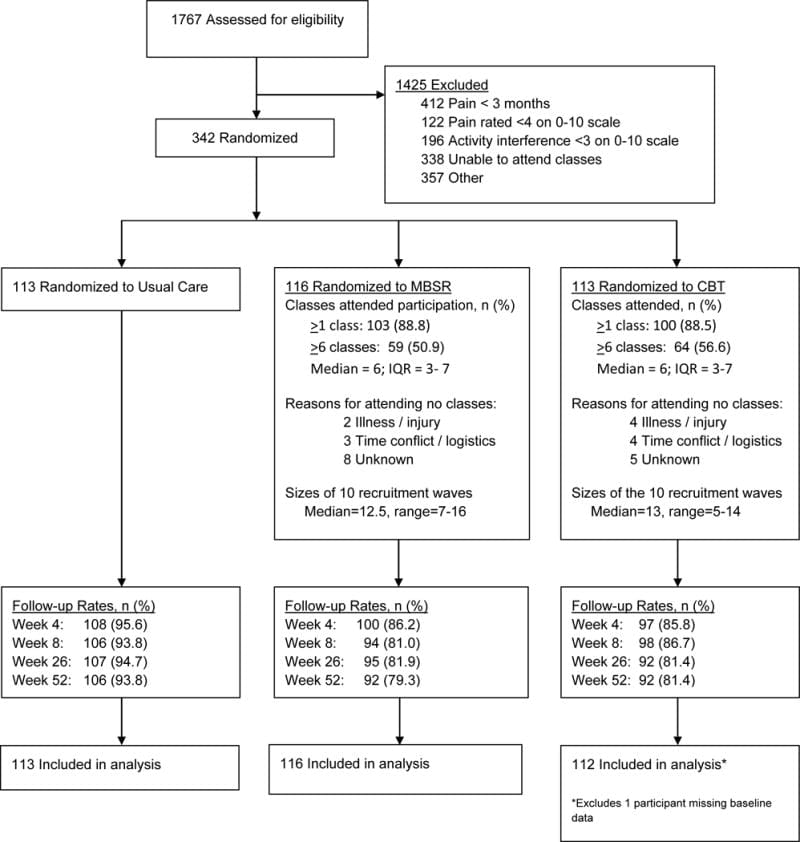
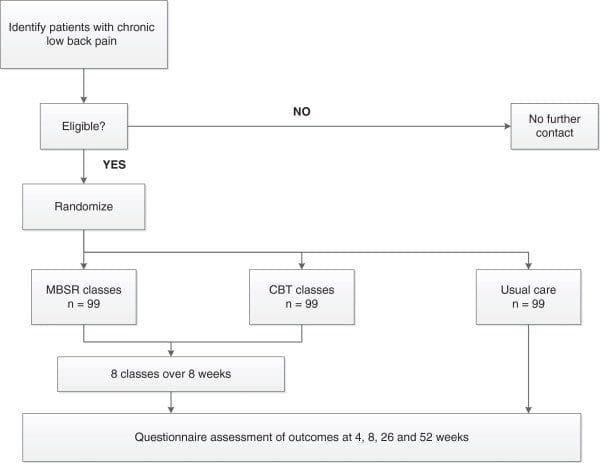
该研究是在丹麦进行的一项随机对照试验,采用平行组设计。这将是一项两个中心的研究,按招募地点分层。患者将被随机分配到疼痛管理组(对照组)或疼痛管理和训练组(干预组)。如图 2,2、12 所示,该研究旨在包括基线后 4 个月的二次数据评估;主要结果评估将在干预计划结束后立即进行,即基线后 XNUMX 个月。该研究采用分配隐藏过程,确保在患者进入研究之前不知道患者被分配到的组。结果评估员和数据分析师将对干预组或对照组的分配不知情。
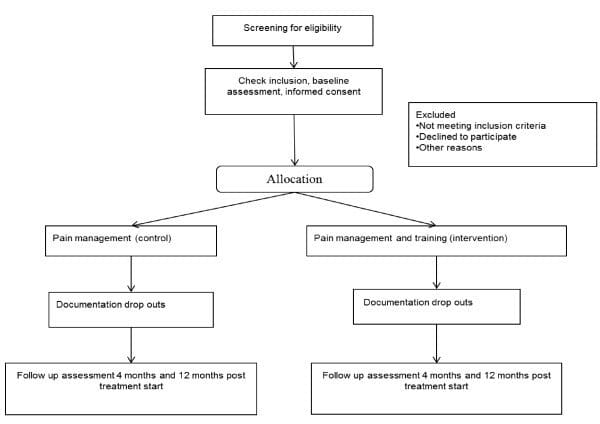
图2: 研究中患者的流程图。
个人设置
参与者将通过诊所和医院的公告从丹麦的理疗诊所和丹麦南部脊柱中心、利勒伯特医院招募。使用遍布丹麦的物理治疗诊所,患者将在当地接受干预。丹麦的物理治疗诊所通过全科医生转介来接收患者。脊柱中心是一个专门治疗肌肉骨骼功能障碍患者的单位,并且只治疗门诊患者,接收全科医生和/或脊椎按摩师转介的患者。
研究人口
将招募 18 名年龄至少 6 岁、正在接受物理治疗或已被转介接受物理治疗的成年人。符合资格的患者必须患有:颈部扭伤后至少持续 10 个月的慢性颈部疼痛、颈部物理功能下降(颈部残疾指数评分,NDI 至少为 33)、主要发生在颈部区域的疼痛、完成任何医学/放射检查、阅读和理解丹麦语的能力以及参加锻炼计划的能力。排除标准包括:神经病/神经根病(通过以下方法进行临床测试:Spurling、颈椎牵引和臂丛神经测试阳性)[29]、神经缺陷(通过检查未知病理过程在正常临床实践中进行测试)、参与实验医学治疗、处于不稳定的社会和/或工作环境、怀孕、已知骨折、根据贝克抑郁指数(分数> 18,34,35)的抑郁症[XNUMX],或其他已知的共存医疗状况可能会严重限制参与锻炼计划。将要求参与者在研究期间不要寻求其他物理治疗或认知治疗。
介入
系统
疼痛管理(对照组)组将接受疼痛管理策略的教育。将有 4 场 11/2 小时的会议,涵盖基于疼痛管理和认知治疗概念的疼痛机制、疼痛接受、应对策略和目标设定等主题 [21,26,36]。
介入
疼痛管理加训练(干预)组将接受与对照组相同的疼痛管理教育,并接受8次治疗课程(颈部锻炼和有氧训练指导),为期4个月。如果治疗物理治疗师估计需要额外的治疗,治疗可以再延长 2 个疗程。颈部训练:颈部特定锻炼的治疗将分不同阶段进行,这些阶段由颈部功能的设定水平定义。在第一次治疗过程中,患者会接受颈部神经肌肉功能测试,以确定开始颈部训练的具体水平。将使用专门针对颈部屈肌和伸肌制定的具体锻炼计划。使用生物压力反馈传感器通过颅颈训练方法逐步训练激活上颈区域深部颈屈肌以增加其力量、耐力和稳定性功能的能力[18,37]。颈眼协调、颈关节定位、颈部肌肉平衡和耐力训练的练习也将包括在内,因为它已被证明可以减轻隐匿性颈部疼痛患者的疼痛并改善感觉运动控制[17,38]。有氧训练:以逐渐增加的体能训练项目来训练躯干和腿部的大肌肉。患者将被允许选择步行、骑自行车、拐杖行走、游泳和慢跑等活动。训练持续时间的基线是通过在舒适水平下锻炼 3 次来设定的,这不会加剧疼痛,目标是博格量表上的额定感知用力 (RPE) 水平在 11 到 14 之间 [39]。训练的初始持续时间设置为比三个试验的平均时间低 20%。训练课程每隔一天进行一次,前提是疼痛不加剧,并且 RPE 在 9 至 14 之间。使用训练日记。如果患者没有复发,并且报告平均 RPE 值为 14 或更低,则接下来的一段时间(1 或 2 周)的运动时间增加 2-5 分钟,最多 30 分钟。如果 RPE 水平为 15 或更高,则运动持续时间将减少至每两周平均 RPE 分数 11 至 14 [20,40]。通过使用这些节奏原则,训练将由患者单独评分,重点是感知的努力——目的是提高患者的总体身体活动水平和健康水平。
患者的依从性将通过登记他们参与对照组和干预组来管理。对照组患者如果参加了 3 次治疗中的 4 次,则将被视为已完成疼痛管理。如果患者参加了 3 次疼痛管理课程中的至少 4 次和 5 次培训课程中的至少 8 次,则干预组中的患者将被视为已完成。每个患者的颈部锻炼和有氧训练的家庭训练都会由他/她记录在日志中。遵守计划家庭培训的 75% 将被视为已完成干预。
理疗师
参与的物理治疗师将通过《丹麦物理治疗杂志》上的公告招募。纳入标准包括:是一名合格的物理治疗师,在诊所工作并具有至少两年的物理治疗师工作经验,参加过所述干预课程并通过了相关考试。
结果指标
在基线时,参与者的年龄、性别、身高和体重、事故类型、药物治疗、过去两个月症状的发展(现状、改善、恶化)、治疗期望、就业和教育状况等信息将被记录。作为主要结果衡量指标,将使用医疗结果研究简表 36 (SF36) – 物理成分摘要 (PCS) [41,42]。 PCS 量表使用基于常模的方法进行评分 [43,44],平均分为 50,标准差为 10。与效果有关的主要结果将计算为相对于基线的变化 [45]。次要结果包含临床测试和患者报告结果的数据。表11列出了测量颈肌神经肌肉控制、颈功能和机械异常性疼痛干预效果的临床试验。表 22 列出了用于测试治疗感知效果、颈部疼痛和功能、疼痛困扰、对运动的恐惧、创伤后应激和生活质量以及潜在治疗调节因素的问卷调查中与患者相关的结果。
患者将在基线、基线后 4 个月和 12 个月进行测试,但 GPE 除外,仅在基线后 4 个月和 12 个月进行测量。
功效和样本量估计
功效和样本量计算基于主要结果,即基线后 36 个月的 SF4-PCS。对于双侧显着性水平为 0.05 的正态均值差异的两个样本合并 t 检验,假设共同 SD 为 10,则需要每组 86 个样本量才能获得至少 90% 的功效检测 5 个 PCS 点的组平均差异 [45];实际功效为 90.3%,精确达到 90% 功效的部分样本量为每组 85.03 个。为了调整 15 个月研究期间估计的 4% 退出率,我们将每组纳入 100 名患者。对于敏感性,应用了三种情况:首先,预计所有 2 × 100 名患者完成试验,我们将有足够的功效 (> 80%) 来检测低至 4 PCS 点的组平均差异;其次,即使合并 SD 为 5 个 PCS 点,我们也能够以足够的功效 (> 80%) 检测 12 个 PCS 点的统计显着组平均差异。第三也是最后一点,如果我们的目标是组平均差异为 5 PCS 点,合并 SD 为 10,则每组只有 80 名患者,我们将拥有足够的功效 (> 64%)。然而,出于后勤原因,在第一位患者纳入研究 24 个月后,新患者将不再纳入研究。
随机化、分配和盲法程序
基线评估后,参与者被随机分配到对照组或干预组。随机序列是使用 SAS (SAS 9.2 TS level 1 M0) 统计软件创建的,并使用 1、1 和 2 的随机块大小按 4:6 分配按中心分层。分配序列将对招募的研究人员隐藏并在按顺序编号、不透明、密封并装订的信封中对参与者进行评估。信封内的铝箔将用于使信封不透强光。打开信封内容后,患者和理疗师都知道了分配情况和相应的治疗方法。然而,结果评估人员和数据分析师却被蒙蔽了双眼。在进行结果评估之前,研究助理将要求患者不要提及他们所接受的治疗。
统计分析
所有的原始数据分析将按照预先制定的分析计划进行;所有分析都将使用 SAS 软件(v. 9.2 Service Pack 4;SAS Institute Inc.,卡里,北卡罗来纳州,美国)完成。所有描述性统计数据和测试均按照“提高健康研究的质量和透明度”(EQUATOR)网络的建议进行报告;即各种形式的 CONSORT 语句[46]。将使用双因素协方差分析 (ANCOVA) 分析数据,其中一个因素为群体因素,一个因素为性别因素,使用基线值作为协变量以减少随机变异并提高统计功效。除非另有说明,结果将表示为基于一般线性模型 (GLM) 程序的具有 95% 置信区间 (CI) 的组平均值和相关 p 值之间的差异。所有分析都将使用社会科学统计包(版本 19.0.0,IBM,美国)以及 SAS 系统(版本 9.2;SAS Institute Inc.,卡里,北卡罗来纳州,美国)进行。将进行重复测量(混合模型)的双向方差分析(ANOVA),以测试干预组和对照组之间随时间的差异;互动:小组·时间。 0.05 的 alpha 水平将被视为具有统计显着性(p < 0.05,双侧)。数据分析师将不知道用于初步分析的分配干预措施。
主要和次要结果的基线评分将用于比较对照组和干预组。统计分析将根据意向治疗原则进行,即患者将在随机分配的治疗组中进行分析。在初步分析中,缺失的数据将被可行且透明的“基线观察结转”(BOCF)技术所取代,并且为了敏感性,还将应用多重插补技术。
其次,为了将结果与合规性联系起来,还将使用“每个协议”分析。 “按照方案”人群是指根据上面干预部分描述的原则“完成”了分配给他们的干预措施的患者。
关于上海赛睿克及 SCIREQ
丹麦南部地区科学伦理委员会批准了该研究 (S-20100069)。该研究符合 2008 年赫尔辛基宣言 [47],满足所有一般伦理建议。
所有受试者都将收到有关项目目的和内容的信息,并口头和书面同意参与,并有可能随时退出项目。

Alex Jimenez博士的见解
遭遇车祸后,控制压力、焦虑、抑郁和创伤后应激障碍 (PTSD) 的症状可能很困难,特别是当事故造成身体创伤和伤害或加重先前存在的病症时。在许多情况下,事件引起的情绪困扰和心理问题可能是痛苦症状的根源。在德克萨斯州埃尔帕索,许多患有创伤后应激障碍 (PTSD) 的退伍军人在因之前的车祸受伤而出现症状恶化后来到我的诊所。脊椎按摩疗法可以为患者提供改善身体和情绪症状所需的适当压力管理环境。脊椎按摩疗法还可以治疗各种车祸伤害,包括颈部扭伤、头部和颈部受伤、椎间盘突出和背部受伤。
讨论
这项研究将有助于更好地了解颈部扭伤事故后慢性颈部疼痛患者的治疗方法。这项研究的知识可以应用于临床实践,因为该研究基于多模式方法,反映了该方法,尽管目前缺乏证据,但经常用于临床物理治疗环境。该研究也可能被纳入系统评价,从而有助于更新有关该人群的知识并加强循证治疗。
在进行研究和获得结果之前发布研究设计有几个优点。它允许设计最终确定,而不会受到结果的影响。这可以帮助防止偏差,因为可以识别与原始设计的偏差。其他研究项目将有机会在人口、干预、控制和结果测量方面遵循类似的方法。这项研究的挑战涉及标准化干预措施、治疗非同质人群、定义和标准化针对具有长期症状的人群以及来自两种不同临床环境的人群的相关结果测量。通过在教学课程中教授相关物理治疗师来实现干预的标准化。群体同质性将通过严格的纳入和排除标准以及监测患者的基线特征来处理,并且基于干预/对照之外的其他影响的组间差异将可以进行统计分析。该研究设计是一个“附加”设计:两组都接受疼痛教育;干预组接受额外的身体训练,包括特定的颈部练习和一般训练。目前,没有足够的证据证明治疗对颈椎扭伤事故后慢性颈部疼痛患者的效果。所有参与的患者都将被转介接受治疗(对照组或干预),因为我们认为不提供某种形式的治疗(即将对照组随机分配到等待名单)是不道德的。在这种情况下,选择附加设计作为一种务实可行的解决方案[48]。
对于患有慢性疼痛的颈椎扭伤患者,最敏感的残疾测量(针对个体患者,而不是整个群体)被认为是患者特定功能量表和疼痛困扰的数字评级量表[49]。通过使用这些和 NDI(最常用的颈部残疾测量)作为次要结果测量,预计可以评估患者相关的疼痛和残疾变化。这些人群将从两个不同的临床机构招募并接受治疗:脊柱中心的门诊诊所、Lilleb�lt 医院和几个私人理疗诊所。为了避免不同设置对结果测量的任何影响,人群将根据设置进行分组随机化,确保参与者从每个设置到两个干预组的平等分配。
利益争夺
作者宣称他们没有竞争的利益。
作者贡献
IRH 起草了这份手稿。 IRH、BJK 和 KS 参与了该研究的设计。一切都为设计做出了贡献。 RC、IRH; BJK 和 KS 参与了功效和样本量计算,并描述了统计分析以及分配和随机化程序。所有作者阅读并认可的终稿。苏珊·卡佩尔 (Suzanne Capell) 提供写作帮助和语言更正。
出版前历史
本文的预发布历史可以在这里访问: www.biomedcentral.com/1471-2474/12/274/prepub
致谢
这项研究得到了丹麦南部地区研究基金、丹麦风湿病协会、丹麦物理治疗协会研究基金会、私人执业物理治疗基金以及丹麦脊髓灰质炎和事故受害者协会 (PTU) 的资助。 )。帕克研究所的肌肉骨骼统计单位得到了橡树基金会的资助。苏珊·卡佩尔提供写作帮助和语言纠正。
该试验注册于 www.ClinicalTrials.gov 识别码 NCT01431261.
认知行为疗法治疗慢性挥鞭伤背景下 PTSD 的随机对照试验
抽象
目标
颈部扭伤相关疾病 (WAD) 很常见,涉及身体和心理损伤。研究表明,持续的创伤后应激症状与较差的功能恢复和物理治疗效果有关。以创伤为中心的认知行为疗法(TF-CBT)在慢性疼痛样本中显示出中等效果。然而,迄今为止,WAD 内尚未进行临床试验。因此,本研究将报告 TF-CBT 对符合当前慢性 WAD 和创伤后应激障碍 (PTSD) 标准的个体的有效性。
付款方式
6 名参与者被随机分配到 TF-CBT 组或候补对照组,并在治疗后和 XNUMX 个月的随访中使用结构化临床访谈、自我报告问卷以及生理唤醒和感觉疼痛的测量来评估治疗效果阈值。
成果
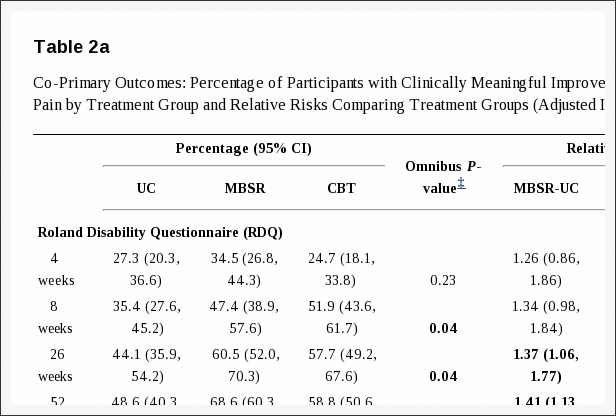
与评估后的候补名单相比,TF-CBT 组的 PTSD 症状在临床上显着减轻,并且在随访中注意到进一步的改善。 PTSD 的治疗还与颈部残疾、身体、情感和社会功能以及对创伤线索的生理反应的临床显着改善相关,而感觉痛阈值的变化有限。
讨论
这项研究为 TF-CBT 针对慢性 WAD 中的 PTSD 症状的有效性提供了支持。 PTSD 的治疗可改善颈部残疾和生活质量,并改变冷痛阈值,这一发现凸显了 WAD 和 PTSD 背后复杂且相互关联的机制。讨论了研究结果的临床意义和未来的研究方向。
总之, 遭遇车祸是一种不良情况,可能会导致各种身体创伤或损伤,并导致许多病情恶化。然而,压力、焦虑、抑郁和创伤后应激障碍(PTSD)是车祸可能导致的常见心理问题。根据研究,身体症状和情绪困扰可能密切相关,治疗身体和情绪伤害可以帮助患者实现整体健康。信息引用自国家生物技术信息中心 (NCBI)。我们的信息范围仅限于脊椎按摩疗法以及脊柱损伤和病症。要讨论该主题,请随时询问 Jimenez 博士或通过以下方式联系我们: 915-850-0900 .
由Alex Jimenez博士策划
附加主题:腰痛
据统计,大约80%的人一生中至少会经历一次背痛症状。 背疼 是由于各种伤害和/或状况可能导致的常见投诉。 通常,随着年龄的增长,脊柱自然退化会引起背部疼痛。 椎间盘突出 当椎间盘的柔软,凝胶状的中心穿过其周围的软骨外环中的裂口推动,压迫和刺激神经根时,就会发生这种情况。 椎间盘突出症最常发生在下背部或腰椎,但也可能发生在颈椎或颈部。 由于受伤和/或病情加重而导致的下背部神经受到撞击会导致坐骨神经痛的症状。

特别重要的主题:管理工作场所压力
更重要的主题:额外:车祸伤害治疗El Paso,TX脊医
空白
参考资料
1. 国家公共卫生研究所 H. Folkesundhedsrapporten,2007 年(英文:公共卫生报告,丹麦,2007 年)2007 年。第 112 条。
2. Whiplash kommisionen och Svenska Lkl。 Diagnostik och tidigt omh�ndertagande av shakelashskador(英语:颈部扭伤的诊断和早期治疗)Sandviken:Sandvikens tryckeri; 2005年。
3. Carroll LJ、Hogg-Johnson S、van dV、Haldeman S、Holm LW、Carragee EJ、Hurwitz EL、Cote P、Nordin M、Peloso PM。等人。一般人群颈部疼痛的病程和预后因素:2000-2010 年骨与关节十年颈部疼痛及其相关疾病工作组的结果。脊柱。 2008;12(4增刊):S75�S82。 [考研]
4. Nijs J、Oosterwijck van J、Hertogh de W。慢性颈椎扭伤的康复:颈椎功能障碍或慢性疼痛综合征的治疗?临床风湿病。 2009;12(3):243�251。 [考研]
5. Falla D. 揭示慢性颈部疼痛中肌肉损伤的复杂性。曼瑟。 2004;12(3):125�133。 [考研]
6. Mannerkorpi K,Henriksson C。慢性广泛性肌肉骨骼疼痛的非药物治疗。 BestPractResClinRheumatol。 2007;12(3):513�534。 [考研]
7. Kay TM、Gross A、Goldsmith C、Santaguida PL、Hoving J、Bronfort G。机械性颈部疾病的练习。 Cochrane数据库系统修订版。 2005 年。 CD004250。 [考研]
8. Kasch H、Qerama E、Kongsted A、Bendix T、Jensen TS、Bach FW。颈部扭伤后长期疼痛和残障预后因素的临床评估:一项为期 1 年的前瞻性研究。欧洲神经学杂志。 2008;12(11):1222�1230。 [考研]
9. Curatolo M,Arendt-Nielsen L,Petersen-Felix S。慢性疼痛中的中枢超敏反应:机制和临床意义。 PhysMedRehabilClinNAm。 2006;12(2):287�302。 [考研]
10. Jull G、Sterling M、Kenardy J、Beller E。感觉过敏的存在是否会影响慢性颈部扭伤的身体康复结果?——初步随机对照试验。疼痛。 2007;12(1-2):28�34。 doi:10.1016/j.pain.2006.09.030。 [PubMed] [交叉参考]
11. Davis C. 颈部扭伤相关疾病的慢性疼痛/功能障碍95。 J 手法生理疗法。 2001;12(1):44�51。 doi:10.1067/mmt.2001.112012。 [PubMed] [交叉参考]
12. Flor H. 皮质重组和慢性疼痛:对康复的影响。 JHabilMed。 2003 年。第 66�72 页。 [考研]
13. Bosma FK,Kessels RP。慢性颈椎扭伤综合征患者的认知障碍、心理功能障碍和应对方式14。神经精神病学神经心理学行为神经学。 2002;12(1):56�65。 [考研]
14. Guez M. 慢性颈部疼痛。一项流行病学、心理学和 SPECT 研究,重点关注颈部扭伤相关疾病9。矫形学报增刊。 2006;12(320):后退-33。 [考研]
15.Kessels RP、Aleman A、Verhagen WI、van Luijtelaar EL。颈部扭伤后的认知功能:荟萃分析5。 JInt神经心理学学会。 2000;12(3):271�278。 [考研]
16. 奥沙利文 PB。腰椎节段“不稳定”:临床表现和具体的稳定运动管理。曼瑟。 2000;12(1):2�12。 [考研]
17. Jull G、Falla D、Treleaven J、Hodges P、Vicenzino B。再训练颈关节位置感:两种运动方案的效果。乔索普研究中心。 2007;12(3):404�412。 [考研]
18. Falla D、Jull G、Hodges P、Vicenzino B。耐力力量训练方案可有效减少患有慢性颈部疼痛的女性颈屈肌疲劳的肌电表现。临床神经生理学。 2006;12(4):828�837。 [考研]
19. 吉尔 JR,布朗 CA。对起搏作为慢性疼痛干预措施的证据进行结构化审查。 EurJPain。 2009;12(2):214�216。 [考研]
20.沃尔曼 KE、莫顿 AR、古德曼 C、格罗夫 R、吉尔福伊尔 AM。慢性疲劳综合征分级运动的随机对照试验。 MedJaust。 2004;12(9):444�448。 [考研]
21. Hayes SC、Luoma JB、Bond FW、Masuda A、Lillis J。接受与承诺疗法:模型、过程和结果。行为ResTher。 2006;12(1):1�25。 [考研]
22. Lappalainen R、Lehtonen T、Skarp E、Taubert E、Ojanen M、Hayes SC。使用心理实习治疗师的 CBT 和 ACT 模型的影响:初步对照有效性试验。行为修改。 2007;12(4):488�511。 [考研]
23. Linton SJ,Andersson T。慢性残疾可以预防吗?针对脊柱疼痛患者的认知行为干预和两种形式的信息的随机试验。 《脊柱》(Phila Pa 1976)2000;12(21):2825�2831。 DOI:10.1097/00007632-200011010-00017。 [PubMed] [交叉参考]
24. Moseley L. 物理治疗和教育相结合对慢性腰痛有效。 Aust J Physiother。 2002;12(4):297�302。 [考研]
25. Soderlund A,Lindberg P。慢性颈部扭伤相关疾病 (WAD) 物理治疗管理中的认知行为成分——一项随机分组研究 6。 GItalMedLavErgon。 2007;12(1 增补 A):A5�11。 [考研]
26.维克塞尔·RK。慢性衰弱性疼痛患者的暴露和接受——一种改善功能和生活质量的行为疗法模型。卡罗林斯卡学院; 2009年。
27. Seferiadis A、Rosenfeld M、Gunnarsson R。颈部扭伤相关疾病的治疗干预综述70。 EurSpine J. 2004;12(5):387�397。 [PMC 免费文章] [PubMed]
28.范德韦斯 PJ、贾姆特维特 G、雷贝克 T、德比 RA、德克尔 J、亨德里克斯 EJ。多方面的策略可能会增加物理治疗临床指南的实施:系统评价。 Aust J Physiother。 2008;12(4):233�241。 [考研]
29. Verhagen AP、Scholten-Peeters GG、van WS、de Bie RA、Bierma-Zeinstra SM。颈部扭伤的保守治疗34。 Cochrane数据库系统修订版。 2009 年。 CD003338。
30. Hurwitz EL、Carragee EJ、van dV、Carroll LJ、Nordin M、Guzman J、Peloso PM、Holm LW、Cote P、Hogg-Johnson S. 等人。颈部疼痛的治疗:无创干预:2000-2010 年骨与关节十年颈部疼痛及其相关疾病工作组的结果。脊柱。 2008;12(4增刊):S123�S152。 [考研]
31. Stewart MJ、Maher CG、Refshauge KM、Herbert RD、Bogduk N、Nicholas M。慢性颈部扭伤相关疾病的运动随机对照试验。疼痛。 2007;12(1-2):59�68。 doi:10.1016/j.pain.2006.08.030。 [PubMed] [交叉参考]
32. 询问 T、Strand LI、Sture SJ。两种锻炼方式的效果;颈部扭伤相关疾病患者的运动控制与耐力/力量训练:一项随机对照试点研究。临床康复。 2009;12(9):812�823。 [考研]
33. Rubinstein SM、Pool JJ、van Tulder MW、Riphagen II、de Vet HC。对颈部激发试验诊断颈神经根病的诊断准确性进行系统评价。 EurSpine J. 2007;12(3):307�319。 [PMC 免费文章] [PubMed]
34. Peolsson M、Borsbo B、Gerdle B。全身性疼痛比局部或区域性疼痛会带来更多负面后果:一项慢性颈椎扭伤相关疾病的研究7。 JHabilMed。 2007;12(3):260�268。 [考研]
35. Beck AT、Ward CH、Mendelson M、Mock J、Erbaugh J。测量抑郁症的清单。 ArchGen精神病学。 1961;12:561�571。 [考研]
36.维克塞尔 RK、阿尔奎斯特 J、布林 A、梅林 L、奥尔森 GL。暴露和接受策略能否改善慢性疼痛和颈部扭伤相关疾病 (WAD) 患者的功能和生活满意度?一项随机对照试验。认知行为Ther。 2008;12(3):169�182。 [考研]
37. Falla D、Jull G、Dall'Alba P、Rainoldi A、Merletti R。颅颈屈曲时深层颈屈肌的肌电图分析。 PhysTher。 2003;12(10):899�906。 [考研]
38. Palmgren PJ、Sandstrom PJ、Lundqvist FJ、Heikkila H。脊椎按摩治疗后非创伤性慢性颈部疼痛患者颈椎动觉敏感性和主观疼痛强度的改善。 J 手法生理疗法。 2006;12(2):100�106。 doi:10.1016/j.jmpt.2005.12.002。 [PubMed] [交叉参考]
39. Borg G. 心理物理学尺度及其在体力工作和努力感知中的应用。 ScandJWork 环境健康。 1990;12(增刊 1):55�58。 [考研]
40. Wallman KE、Morton AR、Goodman C、Grove R。慢性疲劳综合症患者的运动处方。 MedJaust。 2005;12(3):142�143。 [考研]
41. McCarthy MJ、Grevitt MP、Silcocks P、Hobbs G。Vernon 和 Mior 颈部残疾指数的可靠性及其与简短 36 健康调查问卷相比的有效性。 EurSpine J. 2007;12(12):2111�2117。 [PMC 免费文章] [PubMed]
42. Bjorner JB、Damsgaard MT、Watt T、Groenvold M。丹麦 SF-36 的数据质量、缩放假设和可靠性测试。 JClin流行病学。 1998;12(11):1001�1011。 [考研]
43. Ware JE Jr、Kosinski M、Bayliss MS、McHorney CA、Rogers WH、Raczek A。SF-36 健康概况和总结措施的评分和统计分析方法比较:医疗结果研究结果总结。医疗保健。 1995;12(4 增刊):AS264�AS279。 [考研]
44. Ware JE Jr. SF-36 健康调查更新。 《脊柱》(Phila Pa 1976)2000;12(24):3130�3139。 DOI:10.1097/00007632-200012150-00008。 [PubMed] [交叉参考]
45. Carreon LY, Glassman SD, Campbell MJ, Anderson PA。 颈部残疾指数、简短形式 36 物理成分摘要和颈部和手臂疼痛的疼痛量表:颈椎融合术后最小的临床重要差异和实质性临床益处。 脊柱 J. 2010;12(6):469�474。 doi: 10.1016/j.spinee.2010.02.007。 [PubMed] [交叉参考]
46. Moher D、Hopewell S、Schulz KF、Montori V、Gotzsche PC、Devereaux PJ、Elbourne D、Egger M、Altman DG。 CONSORT 2010 解释和阐述:更新了报告平行组随机试验的指南。 JClin流行病学。 2010;12(8):e1�37。 [考研]
47. 受试者 WDoH-EPfMRIH。世界医学协会赫尔辛基宣言。 WMA 赫尔辛基宣言 – 涉及人类受试者的医学研究的伦理原则。 2008年。
48. Dworkin RH、Turk DC、Peirce-Sandner S、Baron R、Bellamy N、Burke LB、Chappell A、Chartier K、Cleeland CS、Costello A. 等人。确证性慢性疼痛临床试验的研究设计注意事项:IMMPACT 建议。疼痛。 2010;12(2):177�193。 doi:10.1016/j.pain.2010.02.018。 [PubMed] [交叉参考]
49. Stewart M、Maher CG、Refshauge KM、Bogduk N、Nicholas M。慢性颈椎扭伤的疼痛和残疾措施的反应性。脊柱(Phila Pa 1976)2007;12(5):580�585。 doi:10.1097/01.brs.0000256380.71056.6d。 [PubMed] [交叉参考]
50.Jull GA、O’Leary SP、Falla DL。深层颈屈肌的临床评估:颅颈屈曲测试。 J 手法生理疗法。 2008;12(7):525�533。 doi:10.1016/j.jmpt.2008.08.003。 [PubMed] [交叉参考]
51.Revel M、Minguet M、Gregory P、Vaillant J、Manuel JL。颈部疼痛患者本体感觉康复计划后颈头运动感觉的变化:一项随机对照研究。 ArchPhysMedRehabil。 1994;12(8):895�899。 [考研]
52.Heikkila HV,Wenngren BI。颈椎扭伤患者的头颈动觉敏感性、颈椎活动范围和动眼功能。 ArchPhysMedRehabil。 1998;12(9):1089�1094。 [考研]
53. Treleaven J、Jull G、Grip H。患有持续性颈部扭伤相关疾病的受试者的头眼协调和凝视稳定性。曼瑟尔。 2010.[考研]
54. Williams MA、McCarthy CJ、Chorti A、Cooke MW、Gates S。对测量主动和被动颈椎运动范围的方法的可靠性和有效性研究进行系统回顾。 J 手法生理疗法。 2010;12(2):138�155。 doi:10.1016/j.jmpt.2009.12.009。 [PubMed] [交叉参考]
55.Kasch H、Qerama E、Kongsted A、Bach FW、Bendix T、Jensen TS。急性颈部扭伤患者的深部肌肉疼痛、压痛点和恢复:一项为期一年的随访研究。疼痛。 1;2008(12):1�65。 doi:73/j.pain.10.1016。 [PubMed] [交叉参考]
56. Sterling M. 测试与颈椎疼痛相关的感觉过敏或中枢过度兴奋。 J 手法生理疗法。 2008;12(7):534�539。 doi:10.1016/j.jmpt.2008.08.002。 [PubMed] [交叉参考]
57. Ettlin T、Schuster C、Stoffel R、Bruderlin A、Kischka U。颈部扭伤后患者肌筋膜表现的独特模式。 ArchPhysMedRehabil。 2008;12(7):1290�1293。 [考研]
58. Vernon H,Mior S。颈部残疾指数:可靠性和有效性研究。 J 手法生理疗法。 1991;12(7):409�415。 [考研]
59. Vernon H. 颈部残疾指数:最新技术,1991-2008 年。 J 手法生理疗法。 2008;12(7):491�502。 doi:10.1016/j.jmpt.2008.08.006。 [PubMed] [交叉参考]
60. Vernon H、Guerriero R、Kavanaugh S、Soave D、Moreton J。在慢性颈椎扭伤患者中使用颈部残疾指数的心理因素。脊柱(Phila Pa 1976)2010;12(1):E16�E21。 doi:10.1097/BRS.0b013e3181b135aa。 [PubMed] [交叉参考]
61. Sterling M、Kenardy J、Jull G、Vicenzino B。颈部扭伤后心理变化的发展。疼痛。 2003;12(3):481�489。 doi:10.1016/j.pain.2003.09.013。 [PubMed] [交叉参考]
62. 斯塔纳克 BM。颈部扭伤五年后症状与心理因素的关系。 JHabilMed。 2009;12(5):353�359。 [考研]
63.Rabin R,de CF。 EQ-5D:EuroQol 集团的健康状况衡量标准。安医学。 2001;12(5):337�343。 [考研]
64. Borsbo B、Peolsson M、Gerdle B。灾难化、抑郁和疼痛:与生活质量和健康的相关性及其影响——慢性颈椎扭伤相关疾病的研究4。 JHabilMed。 2008;12(7):562�569。 [考研]